“你家有人感染幽门螺杆菌吗?”这个问题可能困扰了不少家庭—— 我国幽门螺杆菌(简称 Hp)人群感染率近 50%,意味着约 7 亿人携带这种细菌。更令人揪心的是,家庭聚集性感染率高达 71.2%,常常出现 “一人得病,全家中招” 的情况。很多人觉得“没症状就不用管”,但是这种能在强酸胃液中存活的细菌,正是胃癌的重要“帮凶”。它到底有多危险?离胃癌又有多近?一文带你来了解这个藏在胃里的幽灵的真面目。
一、幽门螺旋杆菌:到底是种什么 “菌”?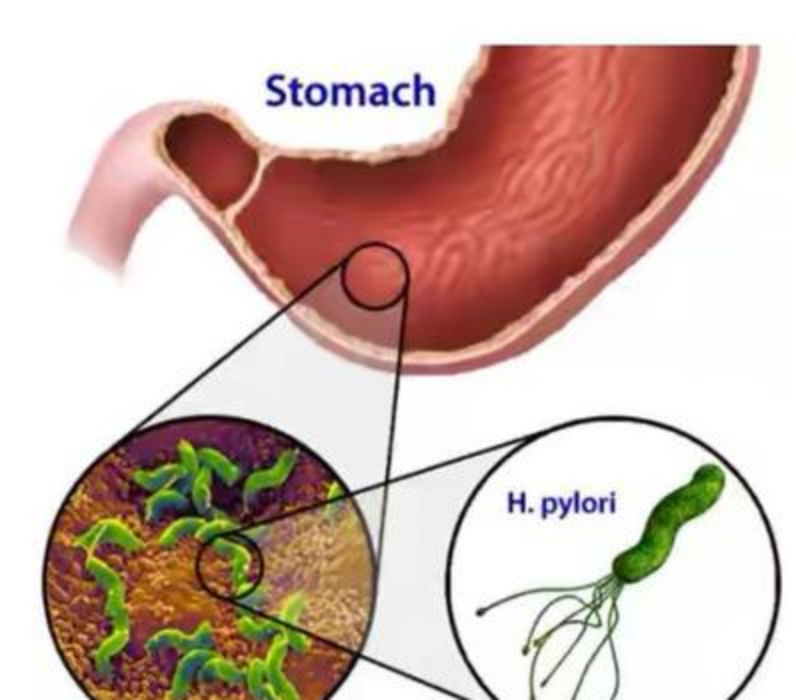
幽门螺旋杆菌(简称 Hp),是一种呈螺旋形、带有鞭毛的革兰氏阴性细菌,也是目前已知唯一能在人体胃内强酸环境中 “定居” 的细菌。它的大小约 0.5-1.0 微米(相当于头发丝直径的1/100),凭借独特的结构和生理特性,能在胃黏膜表面及黏膜层内长期存活,甚至繁殖。
这种细菌不像其他多数细菌那样惧怕胃酸 —— 它会分泌尿素酶,将胃内的尿素分解为氨和二氧化碳。其中,氨能中和周围的胃酸,在细菌周围形成一个 “碱性保护圈”,就像给自身穿上了一层 “防酸铠甲”,让它能在 pH 值低至 0.9-1.5 的胃酸环境中安然生存,还能通过鞭毛的摆动,灵活穿梭于胃黏膜的黏液层,牢牢附着在胃黏膜细胞表面,避免被胃蠕动排出体外。
二、幽门螺旋杆菌的发现:一场 “突破常规” 的医学探索
在幽门螺旋杆菌被发现前,医学界普遍认为 “胃内强酸环境不可能有细菌存活”,胃炎、胃溃疡等疾病也多被归咎于压力、饮食不当等因素。而它的发现,源于两位医生的 “大胆猜想” 与 “硬核验证”:
1. 初步探索:从胃黏膜中找到 “异常细菌”
1979 年,澳大利亚病理学家罗宾・沃伦(Robin Warren)在观察胃黏膜活检标本时,意外发现胃黏膜表面存在大量螺旋形细菌,且这些细菌附近的胃黏膜都有炎症反应。但这一发现起初并未被重视,多数同行认为是标本污染导致。
2. 关键突破:亲自 “以身试菌” 验证致病性
1981 年,澳大利亚医生巴里・马歇尔(Barry Marshall)与沃伦合作,开始深入研究这种细菌。为了证明细菌与胃病的关联,马歇尔做出了一个惊人举动 ——1984 年,他喝下了含有幽门螺旋杆菌的培养液。
几天后,他出现了胃痛、反酸、恶心等典型的胃炎症状,胃镜检查也证实他的胃黏膜出现了炎症。随后,他通过服用抗生素成功清除了细菌,症状也随之消失。这一 “以身试菌” 的实验,直接证明了幽门螺旋杆菌与胃炎的因果关系,彻底颠覆了当时医学界对胃病病因的认知。
3. 获得认可:推动医学认知变革
1984 年,马歇尔和沃伦在《柳叶刀》杂志发表了相关研究成果,但仍遭遇不少质疑。直到后续大量临床研究证实,幽门螺旋杆菌感染与慢性胃炎、消化性溃疡密切相关,甚至是胃癌的重要诱因,这一发现才逐渐被广泛认可。2005 年,马歇尔和沃伦因 “发现幽门螺旋杆菌及其在胃炎和胃溃疡中的作用”,共同获得了诺贝尔生理学或医学奖。
三、幽门螺旋杆菌如何一步步“诱发”胃癌?
并非所有感染幽门螺旋杆菌的人都会得胃癌,但它会通过长期、慢性的“破坏”,为胃癌的发生创造条件,具体过程可分为三个关键阶段:
1.第一步:破坏胃黏膜“保护屏障”
幽门螺旋杆菌附着在胃黏膜细胞表面后,会释放多种有害物质,比如尿素酶、空泡毒素、细胞毒素相关蛋白等。其中:尿素酶产生的氨,能保护细菌,同时会对胃黏膜细胞造成直接刺激和损伤;空泡毒素会导致胃黏膜细胞形成空泡,使其失去正常功能,甚至坏死;幽门螺旋杆菌还特别擅长劫持我们细胞内部的通信系统,最关键的一条就是Wnt/β-catenin→COX-2通路。在健康细胞中,β-catenin(β-连环蛋白)被严格控制、负责细胞正常更新,而幽门螺旋杆菌感染会导致β-catenin大量涌入细胞核,持续下达“分裂!增殖!”的错误指令。
幽门螺旋杆菌感染引发的持续炎症,会刺激细胞大量产生COX-2(环氧化酶)等促癌分子的表达。它会加剧局部炎症反应,为癌变创造“土壤”。这些物质共同作用,会逐渐破坏胃黏膜的“保护屏障”,让胃黏膜从原本的“完整健康”变得“脆弱易损”,进而引发慢性浅表性胃炎——这是几乎所有幽门螺旋杆菌感染者都会经历的第一步。
2. 第二步:推动胃黏膜 “癌前病变” 进展
如果幽门螺旋杆菌长期未被清除,胃黏膜的炎症会持续存在,逐渐从 “慢性浅表性胃炎” 发展为 “慢性萎缩性胃炎”。此时,胃黏膜的腺体开始萎缩、减少,胃的消化功能下降,胃黏膜细胞也开始出现 “异常变化”。接着,胃黏膜会进一步发生 “肠上皮化生”—— 原本应该是胃黏膜细胞的区域,出现了类似肠道细胞的结构。这是身体试图 “适应” 炎症环境的一种代偿性改变,但这种改变已属于 “癌前病变” 的早期阶段。之后,肠上皮化生可能进一步发展为 “异型增生”(也称上皮内瘤变):胃黏膜细胞的形态、结构出现明显异常,细胞增殖速度加快,且具有一定的 “恶性倾向”。异型增生分为轻、中、重三级,重度异型增生已被认为是 “早期胃癌的前兆”,距离胃癌仅一步之遥。
3. 第三步:诱发细胞 “恶性转化”,最终形成胃癌
在幽门螺旋杆菌持续释放毒素、炎症长期刺激的同时,胃黏膜细胞的基因突变风险会不断增加。比如,幽门螺旋杆菌可能导致胃黏膜细胞中的抑癌基因(如 p53 基因)失活,或癌基因(如 c-myc 基因)被激活,使得细胞失去正常的 “生长调控”,开始不受控制地疯狂增殖。
当这些 “异常细胞” 突破胃黏膜的基底层,侵犯到黏膜下层、肌层甚至浆膜层时,就形成了真正的胃癌。整个过程通常需要 10-20 年,是一个 “从炎症到癌前病变,再到癌症” 的漫长、渐进的过程,并非一蹴而就。
需要强调的是,幽门螺旋杆菌只是 “启动因素”,胃癌的最终发生还需要其他因素的 “协同作用”,比如长期高盐饮食、吸烟、酗酒、有胃癌家族史等。所以发现了幽门螺旋杆菌不要恐慌,如果能在早期清除幽门螺旋杆菌,就能有效阻断这一 “癌变链条”,大幅降低胃癌风险。
四、怎么查、怎么治?
1.四类检测方法,各有优劣
检测方式 特点 注意事项
尿素呼气试验(碳13或碳14呼气试验) 无创、准确率>90% 检测前需停用抗生素 4 周,空腹进行
血清学抗体检测 抽血即可,查既往感染 无法区分当前感染还是曾经感染
胃镜活检检测 直接观察胃黏膜 + 确诊 有创,适合有症状或高危人群
粪便隐血试验 辅助排查消化道出血 阳性提示可能有溃疡或肿瘤
2. 根除治疗:4 联药是 “主力”,Hp 感染能根治!
目前主流方案是 “四联疗法”:2 种抗生素 + 1 种质子泵抑制剂 + 1 种胃黏膜保护剂,疗程 10-14 天。
关键提醒:必须遵医嘱足量、足疗程服药,擅自停药会导致细菌耐药,增加根治难度。
3.哪些人必须根治?
- 有胃癌家族史者;
- 已出现胃炎、溃疡、癌前病变者;
- 有明显消化不良症状者;
- 计划长期服用阿司匹林等抗炎药者。
五、益生菌与幽门螺旋杆菌
益生菌不是“杀幽药”,但能做“好帮手”。在幽门螺旋杆菌(Hp)感染的应对中,益生菌常被提及,但首先要理清一个关键认知:益生菌无法直接杀灭幽门螺旋杆菌,不能替代“四联疗法”等规范根治方案。不过,作为肠道内的“有益菌群”,它能通过多种方式辅助改善幽门螺旋杆菌 感染相关问题,为胃黏膜修复、降低治疗副作用、减少复发风险提供支持,相当于幽门螺旋杆菌治疗过程中的“辅助队友”。
其主要作用体现在以下三点:
- 竞争“生存空间”,削弱Hp的“定植能力”益生菌(如乳杆菌、双歧杆菌等)进入胃肠道后,抢夺幽门螺旋杆菌生存空间,并恢复胃黏膜中酸性环境。
- 减轻治疗副作用,让“四联疗法”更易坚持“四联疗法”中的抗生素在杀灭幽门螺旋杆菌的同时,也会“无差别攻击”肠道内的有益菌群,导致肠道菌群失衡,进而引发腹泻、腹胀、食欲不振、便秘等副作用——有数据显示,约30%-50%的患者在四联疗法期间会出现这类肠道不适,部分人甚至因副作用严重而擅自停药,影响根治效果。
- 修复胃黏膜,降低复发风险一方面,部分益生菌(如植物乳杆菌)能促进胃黏膜细胞分泌黏液,增强黏膜屏障的“防御力”,减少对黏膜细胞的直接损伤;另一方面益生菌还能调节机体的免疫反应,减少过度炎症反应对胃黏膜的持续刺激,为胃黏膜修复创造“温和环境”,帮助慢性浅表性胃炎等炎症更快恢复。
2025年,由中国台湾学者发表在《Journal of Biomedical Science》 上的最新研究表明,常见于肠道菌群中的益生菌尤其是双歧杆菌和乳酸杆菌,竟能阻断幽门螺杆菌引发的、通向胃癌的“癌变信号通路”,通过调控miR-185分子通路来实现胃癌前回退。
研究团队开展了一项随机对照临床试验(NCT05544396),招募了58名虽然成功根除了幽门螺杆菌、但胃里仍存在肠上皮化生(IM)的患者,结果令人振奋,46.2%的患者实现胃癌前回退。
六、益生菌要怎么用?
1.服用时机:与抗生素“错峰”,避免被 “误伤”
抗生素会同时杀灭有害菌和有益菌,若益生菌与抗生素同时服用,益生菌会被抗生素“杀死”,失去作用。因此,正确的服用方式是与抗生素间隔2-3小时:比如早上8点服用抗生素,益生菌可在10点或11点服用,晚上同理,确保两者在胃肠道内“错峰相遇”。
2.选择种类:优先选有“临床证据” 的菌株
并非所有益生菌都对幽门螺旋杆菌辅助有效,不同菌株的作用差异较大。目前有较多临床研究支持的、对Hp辅助效果更明确的菌株包括:
- 罗伊氏乳杆菌(如DSM 17938菌株):能减少Hp定植数量,缓解口臭、腹胀等症状;
- 双歧杆菌(如BB-12菌株、长双歧杆菌BB536菌株):调节肠道菌群,减轻抗生素相关腹泻;
- 乳杆菌(如鼠李糖乳杆菌GG菌株、植物乳杆菌299v菌株):促进胃黏膜修复,降低炎症反应。
购买时可查看产品标签,优先选择明确标注菌株编号、且有相关研究支持的产品,避免盲目选择“概念性益生菌”。
3.适用人群:这些情况更适合补充
益生菌并非幽门螺旋杆菌感染者“人人必补”,以下人群更建议在医生指导下补充:
- 四联疗法期间出现明显肠道不适(如腹泻、腹胀)的患者;
- 肠道功能本身较弱(如平时易腹泻、便秘)的老年人或儿童;
- 幽门螺旋杆菌根治后仍有轻微胃炎症状(如餐后饱胀),或担心复发的人群;
- 对抗生素副作用敏感,既往服用抗生素易出现肠道反应的人群。
而对于幽门螺旋杆菌感染无症状、肠道功能正常,且四联疗法期间无明显副作用的患者,也可不用额外补充,通过均衡饮食(如多吃酸奶、发酵食品)即可维持肠道菌群平衡。
再次强调,益生菌的核心价值是“辅助”—— 辅助改善治疗副作用、辅助修复胃黏膜、辅助降低复发风险,但不能替代规范的幽门螺旋杆菌根治治疗。
七、中国是胃癌高发国家,在预防方面,我们能做什么?
- 主动筛查幽门螺旋杆菌,早发现早根治,尤其有胃癌家族史、慢性胃病者,建议每2-3年检测一次;
- 调整饮食习惯,减少腌制、烟熏、高盐食物摄入,多吃新鲜蔬果,少吃剩菜剩饭,避免暴饮暴食;
- 戒烟限酒,规律作息,避免长期熬夜,同时保持良好心态,减少长期精神压力对胃部的刺激。
- 弥补“杀菌”后的空白:很多人在“根除幽门螺杆菌”后就不知道怎么办了,益生菌作为一种安全、简单、易于长期坚持的干预措施,能逆转癌前病变,真正降低远期胃癌风险。
- 养菌不止是肠道:对于胃癌的防治来说,从“杀菌”可发展到“建立微生态”模式,不仅是单纯用抗生素杀灭幽门螺旋杆菌,还可以培养健康的肠道生态环境来维护胃部健康。
最后提醒:别恐慌,也别忽视
感染幽门螺旋杆菌≠一定会得胃癌,1%的癌变率背后是“长期忽视+多重危险因素”的结果。但也不能掉以轻心——尤其是35岁以上、有家族史的人群,建议每2-3年做一次尿素呼气试验,早发现、早根治,就能把胃癌风险降到最低。
参考文献:
【1】中国幽门螺旋杆菌根除与胃癌防控的专家共识意见
【2】Yang YJ, Wu CT, Cheng HC, et al. Probiotics ameliorate H. pylori-associated gastric β-catenin and COX-2 carcinogenesis signaling by regulating miR-185.J Biomed Sci. 2025;32(1):55. Published 2025 Jun 3. doi:10.1186/s12929-025-01149-3
芝大营养(https://www.backerhealth.com)秉持佰柯科技集团“以知识与智慧赋能社会,服务人类健康发展”的核心理念,始终以人体自身机能为出发点,致力于通过科学方式激活内在免疫力、平衡身体内部生态、减少慢性炎症积累,为大众健康筑起坚实屏障。产品精准助力健康管理:“尝益生”富含多种优质膳食纤维,为肠道菌群提供充足“养料”,有效调节肠道微生态平衡,为菌群打造宜居环境,进而对肠道健康、血糖及血脂管理产生积极作用;“毕书彤”聚焦慢性炎症调理,可清除体内慢性炎症因子,同时激活免疫细胞活性,助力修复受损细胞组织与黏膜,加速有害分子排出,从多维度调理身体机能,守护健康平衡;脉盈平清除代谢废物,关注血管健康。







